Sömn och hormoner
Sömn spelar en avgörande roll för vår allmänna hälsa och välbefinnande. En av de viktigaste funktionerna sömn har är att reglera kroppens hormoner. För kvinnor kan hormonbalansen vara särskilt känslig för förändringar i sömnmönster. I denna artikel utforskar vi hur sömn påverkar några av de mest centrala hormonerna och vad detta innebär för kvinnors hälsa.
Våra olika sömnstadier
Innan vi ger oss in på hur våra hormoner påverkas av sömn är det bra att känna till att sömnen delas in i olika faser. Vår sömn består av två huvudtyper: REM-sömn (Rapid Eye Movement) och icke-REM-sömn, som delas in i tre stadier.
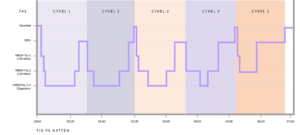
1. Icke-REM-sömn
◦ Stadie 1: Övergångsstadiet mellan vakenhet och sömn. Kroppen börjar slappna av och hjärnvågorna saktar ner.
◦ Stadie 2: En djupare fas där kroppstemperaturen sjunker, hjärtrytmen blir långsammare och hjärnvågorna blir mer regelbundna med korta aktivitetsutbrott.
◦ Stadie 3 (djupsömn): Den mest återhämtande fasen, även kallad slow-wave sleep. Här reparerar kroppen vävnader, stärker immunförsvaret och reglerar hormoner.
2. REM-sömn
◦ Förkortningen REM står för Rapid Eye Moment eller ”snabba ögonrörelser”. REM-sömn kallas ibland för drömsömn eftersom det är i detta sömnstadie som vi drömmer intensivt. Under denna fas är hjärnaktiviteten nästan lika hög som när vi är vakna. REM-sömn spelar en avgörande roll för minnet, känsloreglering och inlärning. Studier visar att hjärnan bearbetar intryck och sorterar information från dagen, vilket kan bidra till både mental återhämtning och känslomässig stabilisering.
Sömnen cyklar mellan dessa faser ungefär var 90e minut under natten, med mer djupsömn tidigt och längre REM-perioder mot morgonen.
Melatonin
Melatonin produceras av tallkottkörteln i hjärnan och är kroppens huvudsakliga sömnhormon. Hormonet spelar en nyckelroll i att reglera vår dygnsrytm. Produktionen av melatonin ökar när det blir mörkt och hjälper kroppen att förbereda sig för sömn. När vi utsätts för ljus, särskilt det blå ljuset från skärmar, minskar melatoninproduktionen, vilket kan leda till sömnsvårigheter.
Kortisol
Kortisol utsöndras via binjurarna och är ett av kroppens primära stresshormoner. Normalt följer kortisol en dygnsrytm där nivåerna är högst på morgonen för att hjälpa oss vakna och lägst på kvällen för att möjliggöra sömn. Produktionen av kortisol minskar när du sover och kortisolproduktionen är som lägst under djupsömnen.
Sömnbrist har en stark koppling till förhöjda nivåer av kortisol. Höga kortisolnivåer till följd av sömnbrist kan påverka kroppen negativt. Stresskänsligheten ökar och många upplever sänkt mentalt välbefinnande. Kortisol har också en koppling till viktökning, speciellt bukfetma, eftersom det stimulerar aptiten och lagring av fett. Förhöjda kortisolnivåer ökar risken för hjärt-kärlsjukdomar och diabetes genom att påverka blodsockret och blodtrycket.
Östrogen och progesteron
Östrogen påverkar många kroppsfunktioner, inklusive hjärnans reglering av sömn. Det finns en samverkan åt båda håll mellan östrogen och sömn. Sömnen påverkat östrogennivåer och östrogennivåer påverkar sömnen.
Vid långvarig sömnbrist kan östrogennivåerna minska. Detta är särskilt relevant för kvinnor i klimakteriet, när östrogenproduktionen redan minskar. Låga östrogennivåer kan förvärra symtom som sömnsvårigheter, nattliga svettningar och humörförändringar, vilket skapar en ond cirkel där dålig sömn påverkar hormonnivåerna, och de hormonella förändringarna förvärrar sömnproblemen.
Sömn spelar en viktig roll i att reglera de hormoner som styr menstruationscykeln. Långvarig sömnbrist kan störa denna cykel genom att påverka hormonproduktionen i hypotalamus och hypofysen, vilka kontrollerar östrogen och progesteron. Detta kan leda till oregelbundna menstruationer eller utebliven ägglossning.
Insulin
Insulin är ett hormon som hjälper kroppen att reglera blodsockernivåerna. Dålig sömn eller sömnbrist kan minska kroppens känslighet för insulin, vilket leder till högre blodsockernivåer och en ökad risk för insulinresistens. För kvinnor kan hormonella fluktuationer i samband med menstruationscykeln, graviditet och klimakteriet påverka insulinkänsligheten ytterligare. Forskning visar att kvinnor som sover mindre än sex timmar per natt har en ökad risk för typ 2-diabetes och hjärtsjukdomar .
Ghrelin och Leptin
Sömn påverkar också två viktiga hormoner som reglerar hunger och mättnad – ghrelin och leptin. Ghrelin stimulerar aptiten, medan leptin signalerar till hjärnan när vi är mätta. Vid sömnbrist ökar ghrelinnivåerna och leptinnivåerna minskar, vilket gör att vi känner oss hungrigare och har svårare att känna mättnad. Kanske känner du igen känslan av att vilja äta mer när du är trött? Detta kan vara en förklaring.
Sömnbrist kan på detta vis bidra till viktökning och en ökad risk för metaboliska sjukdomar som typ 2-diabetes. Hos kvinnor kan detta hormonella mönster ytterligare försvåras av hormonella förändringar under menstruationscykeln, graviditet och klimakteriet.
5 tips för god sömnhygien
Regelbunden dygnsrytm
Försök att gå och lägga dig samt stiga upp samma tid varje dag, så gott det går. Du ökar dina chanser att uppnå god sömnkvalitet om kroppen får ett regelbundet sömnmönster.
Varva ner
Undvik att göra saker som ökar stressnivån de timmarna innan du ska sova. Några konkreta exempel är: pulshöjande träning, koffein, arbete och gaming.
Skärmar och telefonen
Blått ljus, som avges från elektroniska skärmar som smartphones, datorer och TV-skärmar, påverkar produktionen av melatonin, kroppens huvudsakliga sömnhormon. Därför är det klokt att undvika dessa skärmar, eller använda blåljusblockerande glasögon. Lägg telefonen i ett annat rum när du ska sova. Det finns studier som påvisat att vi sover bättre om vi lämnar mobiltelefonen i ett annat rum.
Fysisk aktivitet
Det finns omfattande forskning som visar att fysisk aktivitet under dagen kan förbättra sömnkvaliteten. Regelbunden motion har visat sig vara fördelaktig för både insomning, sömnduration och sömndjup, oavsett ålder eller hälsostatus.
Referenser
Folkhälsomyndigheten – Din psykiska hälsa
Christensen, M. A., Bettencourt, L., Kaye, L., Wilkerson, J., Mariana, M., & Bickham, D. S. (2021). The Impact of Mobile Phone Usage on Sleep Quality and Cognitive Function: A Systematic Review. Journal of Environmental Research and Public Health, 18(11), 5687. https://doi.org/10.3390/ijerph18115687
Polo-Kantola, P., et al. (2001). Estrogen replacement therapy and sleep in postmenopausal women: a randomized, controlled
Walker, M. (2017). Why We Sleep. Penguin.
Van Cauter, E., Leproult, R., & Kupfer, D. J. (2002). Effects of gender and age on the levels and circadian rhythmicity of plasma cortisol. The Journal of Clinical Endocrinology & Metabolism, 87(2), 453-457.
Tsigos, C., & Chrousos, G. P. (2002). Hypothalamic–pituitary–adrenal axis, neuroendocrine factors and stress. Journal of Psychosomatic Research, 53(4), 865-871.
Zisapel, N. (2018). New perspectives on the role of melatonin in human sleep, circadian rhythms and their regulation. British Journal of Pharmacology, 175(16), 3190-3199.
Schernhammer, E. S., & Hankinson, S. E. (2005). Urinary melatonin levels and postmenopausal breast cancer risk. Journal of the National Cancer Institute, 97(14), 1084-1087.
Taheri, S., Lin, L., Austin, D., Young, T., & Mignot, E. (2004). Short sleep duration is associated with reduced leptin, elevated ghrelin, and increased body mass index. PLoS medicine, 1(3), e62.
Baker, F. C., & Driver, H. S. (2007). Circadian rhythms, sleep, and the menstrual cycle. Sleep Medicine, 8(6), 613-622.
Artikeln är skriven är Läkaren Elsa Hassler, oktober 2024.